三軍總醫院核子醫學部主治醫師 李岳
一名42歲男性患者,因頻繁低血糖、冷汗及顫抖前來本院求診。檢查發現罹患分泌胰島素的胰臟神經內分泌腫瘤(胰島素瘤)。由於胰臟腫瘤已伴隨肝臟轉移,無法手術切除,初步進行體抑素注射及標靶治療。
然而,治療三個月後患者低血糖問題仍頻繁發生,需每日依賴高濃度糖水緊急處理,無法下床行動。經評估後,決定施行PRRT治療。治療後7週,患者血糖恢復穩定,生活品質大幅提升。療程完成後腫瘤病灶明顯減少縮小,順利出院。
神經內分泌腫瘤(Neuroendocrine Tumors, NETs)是一類源於神經內分泌細胞的惡性腫瘤。神經內分泌細胞廣泛分布於人體的各個器官中,具有訊息傳遞以及分泌激素的功能,它最常發生在小腸,其次是胰臟,第三是肺,第四是胃,第五是直腸。而小腸、胰臟也是症狀比較嚴重的神經內分泌細胞腫瘤。
不同源發位置的腫瘤會分泌不同的激素,因此可能有皮膚潮紅、腹瀉、咳嗽、低血糖、心悸等多變症狀,也可能無症狀,讓人不易警覺。
蘋果電腦創辦人史蒂夫・賈伯斯(Steve Jobs)因罹患生長在胰臟的神經內分泌腫瘤(Neuroendocrine Tumors, NETs)病逝,神經內分泌腫瘤因此被稱為「賈伯斯病」。
在臺灣,1年大概有2000人左右被新診斷這種癌症。因為很容易被誤診,所以說出現症狀到正式被確定診斷是這個癌症時間平均要5年,而大概有一半的病人在被診斷的時候都轉移出去,這就是爲什麼這個腫瘤很麻煩的原因。
神經內分泌腫瘤病況複雜多變,診斷困難,但隨著醫療科技的進步,現代核子醫學的新技術——肽受體放射性核種治療Peptide Receptor Radionuclide Therapy(PRRT),將成為改變命運的重要武器。只是接受PRRT治療也有輻射防護相關考量,此治療過程必須經由多專科醫療團隊評估並在專門之輻射隔離病房執行,確保患者和醫療人員的安全。
一個完整療程總共注射治療4次,每次間隔約8週。治療後需定期回診,包括血液檢查和影像學評估,以追蹤治療效果並監測潛在副作用。
PRRT會如此有效,是因為神經內分泌腫瘤與其他正常細胞不同,會在腫瘤細胞表面大量呈現特殊的體抑素受體。在專門結合這種受體的分子DOTATE(一種體抑素類似物)上面連接了正子掃描用的放射性核種鎵-68(Ga-68)就成為了專門蒐尋腫瘤的精準診斷藥物,就像偵察機一樣,能在正子掃描中清晰呈現腫瘤的位置、大小及分布範圍,為治療計畫提供精準依據。

圖一,鎵-68及鎦-177 DOTATE藥物結構示意圖。
當確認病灶的位置後,我們給病人另一種藥物,把DOTATE連接的放射性核種換成能夠放射出貝他射線 (βray)的鎦-177(Lu-177),則成為攻擊腫瘤的精準治療藥物,如同巡弋飛彈,只針對表現特殊受體的腫瘤細胞進行破壞,同時對正常細胞的影響最小。
Ga-68 和 Lu-177 DOTATATE 的協同運作,體現了核子醫學精準診療學(Theranostics)的核心理念——將診斷與治療無縫整合,精確鎖定腫瘤,從「找到病灶」到「摧毀病灶」一步到位。
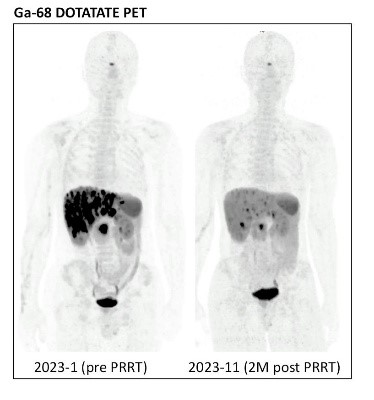
圖二,病人治療前後Ga-68 DOTATATE 正子掃描變化。圖左為治療前,胰臟腫瘤及肝臟多處轉移;圖右為治療後,病灶明顯縮小減少,病人症狀的顯著改善,不再有低血糖情形。
根據權威醫學期刊《新英格蘭醫學雜誌》的研究,以20個月疾病無惡化存活期做比較,PRRT治療組可達65.2%,相較對照組僅10.8%;整體存活期(overall survival)部分,PRRT治療組的3年存活率約80%,對照組則未滿50%,治療效果非常顯著。且副作用大多輕微,與對照組相比無顯著差異,整體耐受性佳。
鎵68正子掃描及PRRT的出現,為神經內分泌腫瘤的患者帶來新希望。透過核子醫學的精準偵查與打擊,神經內分泌腫瘤的控制不再僅僅是「盡人事聽天命」,而是真正實現了「精準醫療」。
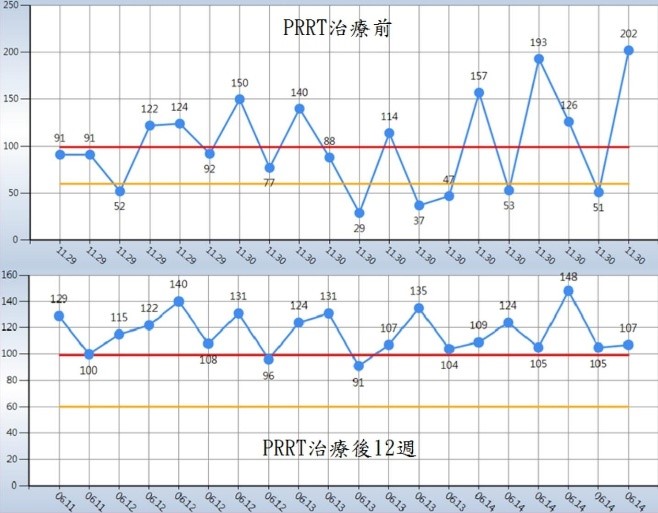
圖三,病人治療前後血糖變化。圖上可見每日有多次反覆發生嚴重低血糖之情形,仍需以高濃度糖水急救;圖下為治療後12週之血糖變化,已無再發生低血糖之情況。

